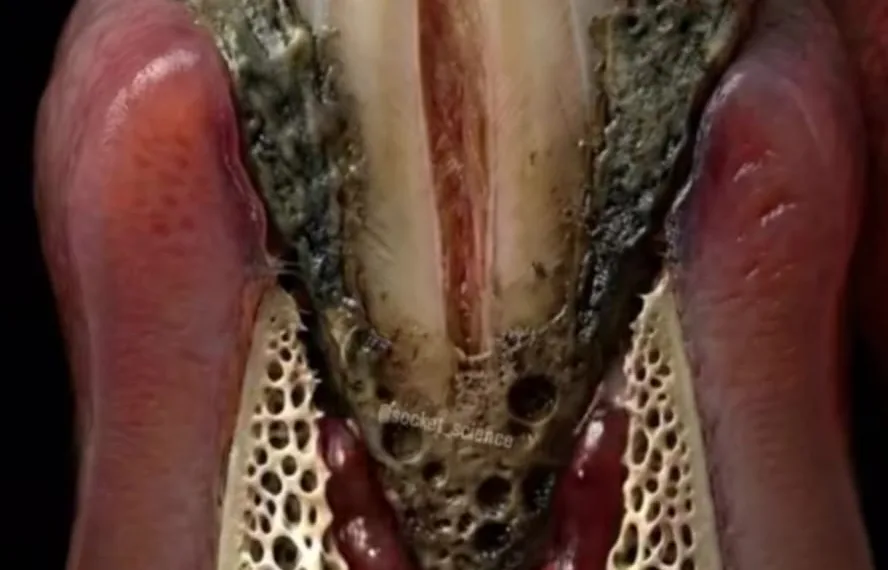
Un estudio en Argentina mostró que el 96,7% de los pacientes adultos, presentaba algún grado de patología gingival.
Por: Jorge L. Palavecino*
Las enfermedades gingivales son muchísimo más prevalentes de lo que el común de la población estima.
A grandes rasgos, la causa principal de las enfermedades gingivales es la placa bacteriana o biofilm. Una delgada capa incolora, pegajosa y colonizada por bacterias; adherida a las superficies dentarias y encía; producto de los restos de comidas y bebidas que ingerimos. El biofilm puede incluir más de 200 especias de bacterias.
Su presencia prolongada provoca la producción de ácidos y demás sustancias, que dependiendo de múltiples factores, podrán desarrollar caries y enfermedades gingivales.
Cuando el biofilm no se elimina adecuadamente mediante el cepillado y el uso de hilo dental; con el tiempo, los minerales secretados por las glándulas salivales (mecanismo fisiológico para remineralizar los dientes atacados por los ácidos de las comidas y bebidas), se depositan sobre el biofilm endureciéndolo. Al biofilm mineralizado se lo llama sarro, cálculo o tártaro dental.
Se irá endureciendo cada vez más con el correr del tiempo sin removerla. Su color puede variar entre blanco-amarillento al marrón oscuro o negro. La irregularidad de su superficie facilita la adhesión de más restos de comidas, bebidas y bacterias.
La complejidad del biofilm y la patogenicidad de las bacterias, también irá aumentando con el tiempo sin removerla y cuanto más subgingival se extienda el biofilm.
La acción bacteriana del biofilm, generará un primer estadío de inflamación de la encía o gíngiva, llamado GINGIVITIS. Esta puede irritarse y sangrar con facilidad.
Si no se trata la gingivitis, puede evolucionar hacia una PERIODONTITIS. Donde avanza la infección más en profundidad, reabsorbiendo el hueso que le da soporte e inserción al diente y encía. La clasificación de periodontitis varía según los múltiples factores que intervienen y la gravedad de la pérdida de los tejidos.
Además de sangrado, puede verse exposición de la raíz dentaria, movilidad dependiendo del grado de pérdida ósea, posibilidad de abscesos periodontales, eventualmente sensibilidad. Si se pierde todo el hueso que soporta la raíz dentaria, se puede perder el/los dientes; incluso si no tuvo durante la evolución de la enfermedad, ninguna sintomatología dolorosa.
Debemos considerar a la enfermedad periodontal como factor de riesgo de otras enfermedades crónicas no transmisibles (ECNT). Por ejemplo, predispone al infarto de miocardio, el Alzheimer, diabetes, desgarro muscular o rotura de ligamentos, abortos espontáneos o bajo peso en neonatos, etc. Esta interacción se da por la invasión directa de las bacterias a través de la encía ulcerada y los mediadores químicos que se desencadenan en la inflamación producto de la infección.
Hay factores como el consumo de cigarrillos, estrés, hábitos de vida (como mala higiene bucal, entre otros), etc., que facilitan el desarrollo y contribuyen a agravar el cuadro infeccioso.
Volviendo a las estadísticas, la gingivitis afecta a casi el 90% de la población mundial, y la periodontitis está presente en cerca de 47% de la población de los Estados Unidos.
El daño producido por las enfermedades bucales es también significativo, por el impacto económico, y si bien no existen datos al respecto en Argentina, los datos mundiales pueden extrapolarse a nuestro país. En la Unión Europea (UE), el gasto anual en el tratamiento de las enfermedades bucales fue de aproximadamente 79.000 millones de euros (gasto medio anual correspondiente a 2008-2012). Estos costos (€79 billones) superaron los gastos realizados en el tratamiento de las enfermedades neuromusculares (€7,7 billones), esclerosis múltiple (€14,6 billones), cáncer (€51 billones), enfermedades respiratorias (€55 billones) y la enfermedad de Alzheimer (€71,1 millones).
Una reciente revisión sistemática sobre una base de datos de 291.170 personas de entre 15 y 99 años, provenientes de 37 países, mostró que la enfermedad periodontal severa es la sexta más prevalente entre 291 enfermedades investigadas y, además, que afecta al 11,2% de la población mundial.
En Argentina, un estudio clásico promovido por la Sociedad Argentina de Periodoncia (SAP) y la Confederación Odontológica de la República Argentina (CORA) en 3.600 pacientes distribuidos en todo el país reveló que cerca del 96,7% presentaba algún grado de patología gingival, y que el 14,9% necesitaba tratamiento periodontal complejo.
En otro estudio más reciente, Contreras et al. (2014) observaron que el 60% de los adolescentes de entre 15 y 18 años ya mostraban patología gingivo-periodontal.
La alta prevalencia de esta enfermedad puede atribuirse a distintos factores:
*Desconocimiento de la enfermedad: como en los estadios iniciales de la enfermedad no hay signos evidentes de patología para el común de las personas (el afectado no relaciona el sangrado con patología), el paciente no concurre a la consulta.
*Falta de acceso a la atención: por distancia, falta de tiempo o motivación, muchas veces la concurrencia a los servicios de atención se limita a solucionar urgencias o cuestiones estéticas.
*Subestimación, de parte del profesional, de los efectos potenciales de la enfermedad periodontal: muy pocos profesionales realizan, sistemáticamente, en todos los pacientes, un examen periodontal.
*Remuneración: muchos pacientes, y también los sistemas privados de salud, no consideran que las prácticas preventivas deban ser tan bien remuneradas como las curativas o rehabilitadoras.
*Envejecimiento de la población: con la edad, hay disminución funcional, la incidencia y la prevalencia de enfermedades crónicas aumentan y la salud a menudo se deteriora. Esta situación agrava los problemas bucales por los cambios fisiológicos, de hábitos de vida y la administración de medicamentos, declinando los cuidados personales.
En función de lo antedicho, debemos considerar a la enfermedad periodontal un problema de salud pública.
Basándonos en esta premisa, es importante que el DIAGNÓSTICO clínico-radiológico y el posible tratamiento de las enfermedades gingivo-periodontales sean incluidos en todos los programas de atención primaria.
TRATAMIENTO
El tradicional incluye terapia mecánica para alcanzar una remoción efectiva del biofilm supragingival y subgingival. El uso de antisépticos y antibióticos puede estar indicado en casos específicos.
En casos severos, el tratamiento quirúrgico podría ser necesario si la inflamación persiste.
También está indicado, en estadíos controlados de la enfermedad (etapa de mantenimiento), técnicas quirúrgicas para recuperar la pérdida de inserción, soporte dentario, recubrimiento radicular con cirugía plástica gingival.
OBJETIVO Y ESTRATEGIAS PARA IMPLEMENTAR.
La periodontitis es una enfermedad prevenible. Fácilmente diagnosticada, puede ser tratada con éxito y controlada a largo plazo si se lleva a cabo una gestión apropiada y oportuna, ayudando a mantener una buena salud bucal y general.
Esto, además, ahorra dinero a los pacientes y sistemas de salud, ya que el tratamiento preventivo es mucho menos costoso que el curativo de la infección bucal y las enfermedades sistémicas que se pudieran desencadenar.
La correcta higiene oral es un componente esencial de un estilo de vida saludable, similar a la dieta y el ejercicio físico, por lo que es necesaria una acción integral.
Además, como cada individuo debe desempeñar un papel activo en las medidas de autocuidado, es muy valioso generar hábitos desde edades tempranas. Mantener una dentición funcional durante toda la vida ayuda a preservar la autoestima y mejorar la calidad de vida.
*M.P. 61.100